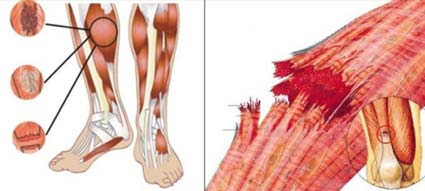
O que é?
As lesões musculares estão entre as mais frequentes da Traumatologia Esportiva, representando entre 10% e 55% de todas as lesões no esporte. A lesão causa um desarranjo na estrutura das fibras musculares, desencadeando um processo de morte celular (necrose), inflamação, reparo e fibrose.
Existem várias possibilidades para o surgimento dessas lesões. Entre as principais estão os longos períodos de afastamento do esporte quando há seu retorno, perda de rendimento esportivo, o mau preparo para a prática de exercícios físicos, fadiga muscular em final de temporada e muito frequente as reincidências de lesões anteriores.
As diferentes características dos grupos musculares, os tipos de exercícios físicos praticados e o perfil corporal da pessoa são algumas das variáveis que influenciam o tipo, tamanho e gravidade da lesão.
Classificação
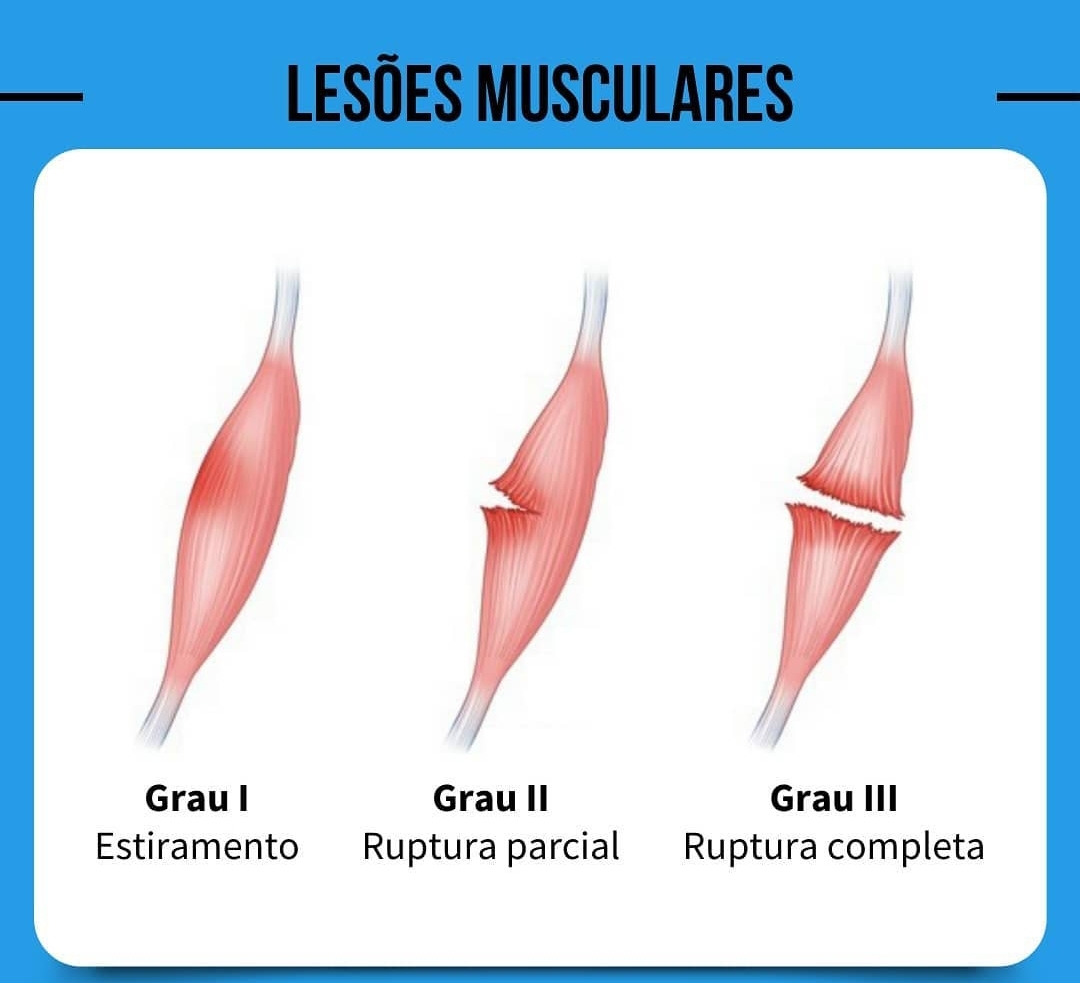
Classificamos em:
Estiramento, contusão: Quando não há rotura e apenas estiramento do músculo: Grau 1
Lesões parciais: acometem parte do músculo em até 50%: Grau 2
Lesões totais: abrangem a totalidade do músculo e acarretam deformidade aparente, causa assimetria e perda da movimentação ativa: Grau 3 (adiciona-se lesões acima de 50%)
Fatores de risco
– Fadiga muscular
– Pouca flexibilidade
– Deficiências de força, desequilíbrios musculares
– Músculos biarticulares (que atuam em mais de um movimento de articulação (coxa e quadril ou coxa e joelho, por exemplo)
– Tipos de fibras musculares, jovens tem maior propensão a lesão
Sintomas
A história clínica é marcada por dor súbita localizada, de intensidade variável, algumas vezes acompanhada de um estalido audível, mas pode também ocorrer de maneira insidiosa. Ocorre geralmente durante um movimento de corrida, salto ou arremesso e
culmina com a interrupção do mesmo. A dor pode estender-se por todo o comprimento do músculo lesionado, e piorar durante a contração ativa e ao alongamento passivo.
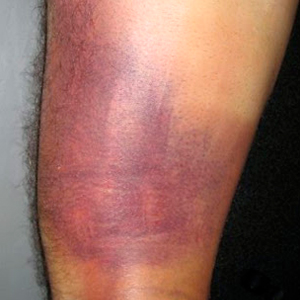
O exame físico revela edema localizado, tensão aumentada do tecido ao redor e possibilidade de um defeito (área de depressão local) visível
ou palpável. A presença de equimose (mancha de sangue) ou hematoma tem o significado de uma lesão de maior extensão e gravidade, pois houve sangramento tecidual.
Diagnóstico
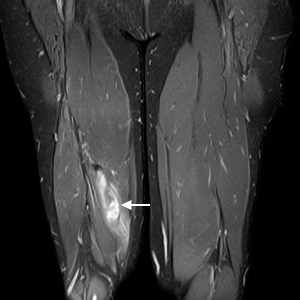
O diagnóstico das lesões musculares deve abranger história e exame clínico adequados, podendo ser complementados por métodos de diagnóstico por imagem.
Dentre os métodos de diagnóstico por imagem, o ultrassom e a ressonância magnética podem auxiliar na identificação de uma lesão muscular, confirmar a suspeita clínica, auxiliar no prognóstico e na prescrição do tratamento.
Tratamento
Em geral, o tratamento abrange uma sequência de objetivos. O primeiro deles é o controle da dor e do processo inflamatório, reduzir, consequentemente o espasmo muscular, auxiliar na regeneração e reparação tecidual, recuperar a flexibilidade pregressa, recuperar a função contrátil, restaurar a função normal do músculo, minimizar o risco de re-lesões e preparar o indivíduo para o retorno às atividades nas condições ideais. Veja alguns dos principais recursos utilizados para tratar a fase aguda da lesão:
- Medicamentos – Medicamentos analgésicos, anti-inflamatórios não-esteroides e miorrelaxantes são utilizados largamente no controle da dor, da inflamação e do espasmo do tecido muscular, porém devem ser utilizados por curtos períodos. Além disso, o anti hipertensivo Losartana é utilizado em alguns casos para evitar formação de fibrose.
- RICE – Os princípios do tratamento das lesões musculares na fase aguda seguem o método RICE (repouso, gelo, compressão local e elevação do membro acometido), são utilizados no período inicial após a lesão, curto período.
- Fisioterapia – Indispensável na reabilitação da lesão. Realiza o passo inicial de desinflamação local e após isto O fortalecimento muscular deve ser iniciado tão logo o paciente apresente melhora da dor com leve resistência. Os exercícios devem ser iniciados com baixa intensidade, aumentando-se a intensidade conforme a tolerância do indivíduo. Os exercícios excêntricos são fundamentais na recuperação da lesão e no retorno gradual aos movimentos específicos do esporte, devido a algumas vantagens biomecânicas, tais como o significativo ganho de força através de um menor recrutamento das unidades motoras quando comparados aos exercícios concêntricos.
- Afastamento das atividades – depende muito do grau da lesão, em geral, 7 a 15 dias no Grau 1; Já no Grau 2 de 30 a 60 dias e no Grau 3 90 a 150 dias, dependendo da evolução, acompanhamento e tamanho da lesão. Hoje existem diversos métodos para acelerarmos a recuperação.
- Terapia por ondas de choque e Laser de alta intensidade
– Artigos científicos tem demonstrado uma melhora significativa dos sintomas e mais rapidez na cicatrização após 4-5 sessões com intervalos semanais, principalmente nas terapias de onda de choque focal e no laser de alta intensidade. Importante aliado na associação com outras terapias. Clubes de futebol já tem adquirido esta prática para reabilitação dos atletas.
- Infiltrações e abordagens percutâneas
– Existem técnicas que podemos realizar para estimular o processo de cicatrização.
1. Punção de hematoma: Quando há muito hematoma colecionado que não esta apresentando reabsorção pode ser necessário sua punção guiada por ultrassonografia
2. Quebra de fibrose: Quando há formação de fibrose e retardo de cicatrização, guiados por ultrassonografia podemos reorganizar as fibras fibrosadas para ter um melhor desempenho na regeneração.
3. Ortobiológicos derivados do sangue: Temos o Plasma rico em plaquetas (PRP) e o Plasma Rico em Fibrina (PRF). Tem demonstrado na literatura atual resultados promissores. Pode ser realizado como forma de projeto de pesquisa em locais autorizados para sua utilização. Fora do Brasil, utilizado em grande parte dos centros ortopédicos e com resultados positivos. Também temos o aspirado de medula óssea (BMA), neste mesmo contexto, com alguns estudos Americanos demonstrando resultados mais rápidos na reabilitação
Retorno ao Esporte
Os critérios para o retorno ao esporte são: a flexibilidade semelhante ao membro contralateral, amplitude de movimento normal, ausência de dor e critérios de força muscular semelhantes aos valores prévios à lesão ou ao membro contralateral (acima de 80%). O dinamômetro isocinético pode ser utilizado na avaliação da força após o fim do tratamento, assim como na pré-temporada, com o objetivo de prevenção de novas lesões.
Gelo ou calor?
Essa é uma dúvida importante quando se fala sobre alguma lesão muscular. Quando se deve usar uma bolsa de gelo ou de calor no local da lesão?
Lembre-se: gelo deve ser utilizado quando há inflamação. Isto é, quando há sinais como dor, inchaço, vermelhidão, aumento da temperatura do local e diminuição das funções de força e/ou movimento. O gelo ajuda a reduzir o inchaço e a dor, além de limitar a extensão da lesão. A bolsa de água quente serve somente em casos de tensão crônica da musculatura. Isto é, quando há tensão muscular que provoca dor e a diminuição da mobilidade. O calor alivia temporariamente a contração muscular excessiva apenas temporariamente.